Définitions
-Hémodialyse intermittente (HDI) : échanges diffusifs (passif)au travers d’une membrane via un gradient de concentration entre le sang et le liquide dialysat; La dose de dialyse dépend des concentrations du dialysat.
-Hémodialyse continue (CVVHD) : idem mais en continu.
-Hémofiltration continue (CVVH) : échanges convectifs (actif) au travers d’une membrane via un gradient de pression grâce au mouvement de l’eau ; La dose de dialyse dépend du volume d’échange x durée ; nécessité de réinjection pré/post filtre.
-HémoDiaFiltration (CVVHDF) : combinaison des deux en épuration continue pour en améliorer le rendement.
-Citrate Calcium (CiCa) : mode d’anticoagulation du circuit. Par opposition à l’héparine (HNF ou HBPM) qui anti-coagule l’ensemble circuit patient comme pour une CEC ou dans les indications d’anticoagulation efficace (anticoagulation systémique), le CiCa anticoagule uniquement le circuit (anticoagulation régionale) en complexant le calcium patient (CiCa) cofacteur essentiel de la coagulation. Le citrate est administré sur la ligne de prélèvement, du calcium est ré-administré sur la ligne de réinjection. Une partie des complexes CiCa sont éliminés par la membrane, le reste est injecté au patient et est métabolisée par le foie principalement (demi-vie 30 minutes)
-Métabolisme hépatique du citrate (bases) : Métabolisme aérobie (donc attention aux états de chocs sévère avec signes d’hypo perfusion tissulaire majeurs) on obtient une libération des Calciums chélatés et la production de 3 sodium, 3 Bicarbonates et d’un acide citrique. Un excès de citrate apporté avec un métabolisme fonctionnel augmente la natrémie directement (et la concentration de bicarbonate) responsable d’une alcalose. A l’inverse, le citrate se comporte comme un acide faible, un défaut de son élimination (Insuffisance hépatique sévère, hypo-perfusion tissulaire majeure) entraine une acidose.
Techniques disponibles réanimation CHSN
-HDI
-CVVH Héparine (appelée hémofiltration pré post)
-CVVHD CiCa
Indications simplifiées et précautions
Arbre et tableau simplifié
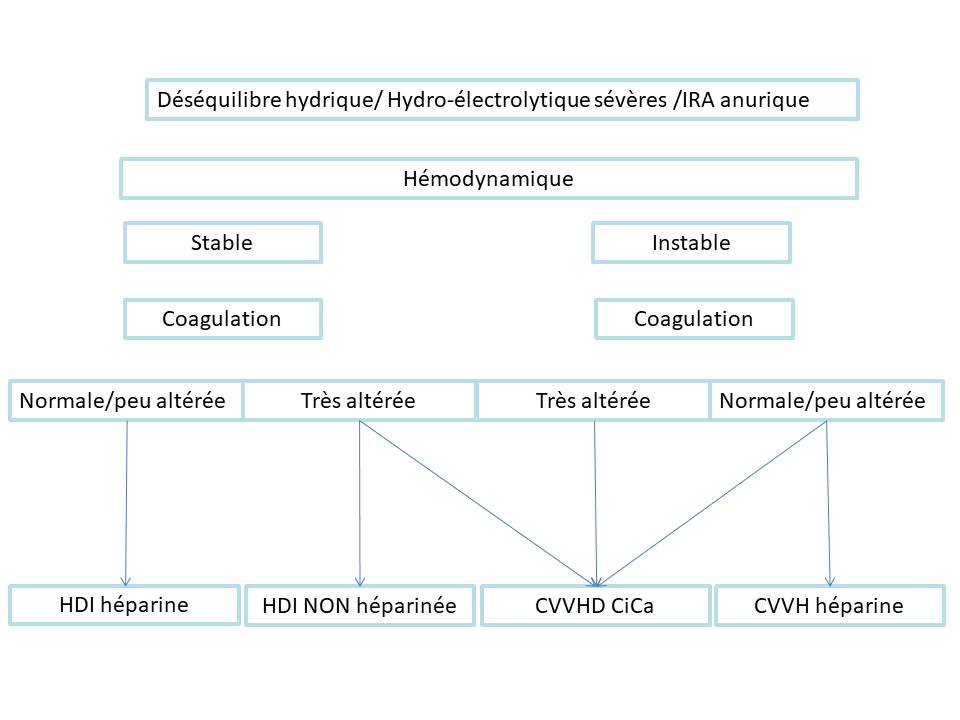
| Indications | Précautions | |
| Intermittente | -Hyperkaliémie menaçante -OAP associé à IRA anurique -IRA persistante après dialyse continue | -Risque d’instabilité hémodynamique au branchement -Attention si coagulopathie (éventuellement dialyse sans anticoagulation) |
| Continue | -Désordres métaboliques associés à un état de choc / instabilité hémodynamique | Héparine à proscrire si coagulopathie, CiCa à proscrire si insuffisance hépatique sévère |
Quelques cas particuliers
-Neuro-lésé aigu : privilégier continue Ci-Ca
-Choc septique/cardiogénique : privilégier continue, héparine si foie de choc / hypoperfusion majeure
-Choc hémorragique : privilégier continue, plutôt Ci-Ca
Voie d’abord
Site
-Patient intubé-sédaté : plutôt en jugulaire interne droit
-Patient réveillé : plutôt fémoral mais attention, plicature si flexion de hanche donc nécessité de coopération per dialyse.
-A éviter : jugulaire interne gauche (trajet non rectiligne) & sous -clavière (compression impossible, risque accru à la pose de pneumothorax et sténoses fréquentes chez l’insuffisant rénale chronique terminal)
Cathéter
-15cm, 13 Fr en jugulaire interne droit
-20cm, 13Fr en jugulaire interne gauche
-20cm, 13Fr, 24cm, 13Fr pour les BMI>35 (le plus long possible) en fémoral
Prescription & réglages
HDI
Prescription
Localisation : Prescription – Nouvelle prescription – Prescription médicale – 3.a HDI
Durée : par défaut 4h, extensible jusqu’à 6h voir plus.
Circuit : par défaut « simple pompe » (double pompe si 2KTs séparés artère/veine)
Dialyseur : par défaut « Standard » (Nephral 400ST pour dialyse sans héparine, à réserver aux dialyses non urgentes car durée de vie incertaine souvent <2h )
Anti-coagulation : par défaut « oui »
Rinçage : par défaut « non »
Sodium bain de dialyse : par défaut 145 (attention aux hyponatrémies sévères, risque de correction trop rapide donc abaisser le bain de sodium dans ce cas)
Potassium : par défaut 3mmol/L, bain a 2mmol/L réservé aux hyperkaliémies >7 //menaçantes ++ (risque hypoK++); dans ce cas faire une kaliémie à H+2 pour détecter une correction trop rapide (cas des fausses hyper kaliémies), on peut changer le bain de dialyse en cours de dialyse.
Bicarbonates : par défaut 35
Calcium : par défaut « standard » (sans calcium si traitement d’une hypercalcémie menaçante)
Ultrafiltration : 3-4L maximum pour 4h : à adapter à la perte de poids souhaitée, la durée et la tolérance hémodynamique
Inversion des voies : à éviter car recirculation donc diminution de la dose de dialyse d’environ 20-30%
Débit sang : par défaut 250 mL/min (montée en charge progressive par les infirmières)
Débit de dialysat : par défaut 800mL/min
Branchement à blanc : par défaut « oui » (correspond au branchement avec injection du contenu du liquide de purge du circuit / environ 200mL ; sélectionner « non » en cas de surcharge n’autorisant pas un apport initial de 200mL)
Température : par défaut 36°C
Anticoagulation
-Enoxaparine à prescrire à part : par défaut 4000ui (6000 ui si BMI >35) dans circuit puis demi dose à 3e heure (si durée = 4h) ou 5e heure (si durée = 6h)
-HNF (en cours pour autre indication) : bolus 2000ui au lancement puis qsp anticoagulation efficace (Xa >0.2)
CVVH HEPARINE
Prescription
Localisation : Prescription – Nouvelle prescription – Prescription médicale – 3b. Hémofiltration pré post
Durée : n’est pas à prescrire car un circuit dure jusqu’à son plantage (coagulation/fin de vie du circuit en général au bout de 72h) ou qu’il ne soit plus utiles
Inversion des voies: à éviter car recirculation donc diminution de la dose de dialyse d’environ 20-30%
Anticoagulation : par défaut « oui » (possible « sans » en cas de coagulopathie franche et contre-indication au Ci-Ca / risque de plantage accru)
Débit substitution pré : par défaut 2L/H (viser >20mL/kg/h), à lancer après le débit sanguin
Débit substitution post : par défaut 2L/H (viser >20mL/kg/h), à lancer après le débit sanguin
Débit sang : par défaut débuter à 100 et monter progressivement vers 250mL/min
Perte poids horaire : par défaut 50mL/h (1.2L/J) (0-200mL/h (0-4.8L/j) adapter aux objectifs et à l’hémodynamique et à la fraction de filtration)
Température : pas à régler (défaut = 37°C), sauf dans le cas des hypothermies profonde (corriger la température progressivement++)
NB : Fraction de filtration = indicateur de la concentration effective du sang par le circuit de dialyse
objectif <25% pour éviter coagulation du circuit:
| Formule complète | Formule simplifiée |
| FF= (Qpré + Qpost + Qf)/(Qsang+Qpré) Convertir tous les débit dans la même unité | FF=Qf(mL/h) / Qsang(mL/min) |
Exemple:
Pré/post : 2000mL/h soit 33.3 mL/min et UF 50mL/h soit 0.83mL/min et débit : 250mL/min
FF = (33.33+33.3+0.83) /(100+33.3) = 23.8% ou FF=50/250=20% (environ) donc inférieur à 25%
Teneur en KCL (10%) : les poches de dialyse par défaut sont à 2mmol/L, ajouter KCL dans les poches qsp objectif de baisse de la kaliémie patient (cf abaque)
| Ajout de KCL dans la poche (mL) | K+ (mmol/L) poche totale =Kaliémie cible patient |
| 1 | 2.3 |
| 2 | 2.5 |
| 3 | 2.8 |
| 4 | 3.1 |
| 5 | 3.3 |
| 6 | 3.6 |
| 7 | 3.9 |
| 8 | 4.1 |
| 9 | 4.2 |
| 10 | 4.7 |
| 11 | 4.9 |
| 12 | 5.2 |
| 13 | 5.5 |
Anticoagulation & surveillance
-Enoxaparine 4000ui (6000 si BMI >35) au lancement puis 500-1000ui/h, surveiller activité anti Xa
-HNF (en cours pour autre indication) : bolus 2000ui au lancement puis qsp anticoagulation efficace (Xa >0.2)
-Phosphorémie/Magnésémie: surveillance quotidienne
CVVHD Ci-Ca
Prescription
Localisation : Prescription – Nouvelle prescription – Prescription médicale – 3d. CVVHD Ci-Ca
Durée : n’est pas à prescrire car un circuit dure jusqu’à son plantage (coagulation/fin de vie du circuit en général au bout de 72h) ou qu’il ne soit plus utiles
Inversion des voies : à éviter car recirculation donc diminution de la dose de dialyse d’environ 20-30%
Ratio citrate/sang : par défaut 4mmol/L puis adapté par les infirmières selon abaque
Ratio calcium/filtration : par défaut 1.7 mmol/L puis adapté par les infirmières selon abaque
Débit dialysat : par défaut 2000mL/h, cf infra
Débit sanguin : par défaut 100mL/min (Respecter Qsang(mL/min)/Qdialysat(mL/h) >1/20), cf infra
Adaptation des débits au poids (recommandations fabricant):
| Poids patient (kg) | Débit dialysat (mL/h) | Débit sang (mL/min) |
| <60 | 1500 | 80 |
| 60-90 | 2000 | 100 |
| >90 | 2500 | 120 |
Débits indicatifs, on peut être plus agressif:
Exemple: poids<60kg, débit sang 200mL/min, débit dialysat 4000mL/min ce qui en pratique n’est que rarement fait par soucis d’homogénéisation des prescriptions.
Respecter toujours le ratio QSang(mL/min) / Qdialysat(mL/h) >1/20
Température : pas à régler (défaut = 37°C), sauf dans le cas des hypothermies profonde (corriger la température progressivement++)
Perte de poids horaire : à adapter selon tolérance 0-200mL/h
Teneur en KCL (10%) : les poches de dialyse par défaut sont a 2mmol/L, ajouter KCL dans les poches qsp objectif de baisse de la kaliémie patient (cf abaque)
| Ajout de KCL dans la poche (mL) | K+ (mmol/L) poche totale =Kaliémie cible patient |
| 1 | 2.3 |
| 2 | 2.5 |
| 3 | 2.8 |
| 4 | 3.1 |
| 5 | 3.3 |
| 6 | 3.6 |
| 7 | 3.9 |
| 8 | 4.1 |
| 9 | 4.2 |
| 10 | 4.7 |
| 11 | 4.9 |
| 12 | 5.2 |
| 13 | 5.5 |
Surveillances particulières
Calcium ionisé circuit (post filtre) : à m+5 et H+4 puis /4-6h. 0.25-0.34mmol/L
Calcium ionisé patient : à m+5 et H+4 puis /4-6h. 1.12mmol/L-1.20mmol/L
Calcium total patient : 1/J pour déceler l’accumulation de citrate (si Ca(total)/Ca(i) >2.5 ou Ca(total) >3)
BGA 1/J
Phosphore/Magnésémie 1/J
Problèmes fréquents
Pression transmembranaire élevée après quelques heures de CVVH : Fraction de filtration trop élevée : Baisser l’UF ou augmenter le débit.
Pression transmembranaire élevée au décours d’une CVVH: caillotage/usure de la membrane, résulte d’un défaut de coagulation ou d’une fin de vie du circuit (en CVVH)
Pression transmembranaire élevée au décours d’une CVVHD : idem, plutôt fin de vie de la membrane, envisager restitution. Attention, la PTM monte fréquemment très rapidement en fin de vie (donc anticiper la restitution)
Crash hémodynamique au branchement : couper l’UF, baisser le débit sang, le temps de compenser avec remplissage (si possible) ou une amine vasopressive ; si crash majeur envisager restitution pour switch vers CVVHD
Instabilité hémodynamique au décours : couper l’UF, remplissage +/- amines
Pression d’entrée trop négative ou pression de sortie trop positive : caillotage sur cathéter, plicature du cathéter, hypovolémie : rincer et revoir anticoagulation. Si tout est ok, commencer par mobiliser le cathéter (rotation sur son axe), si échec, inverser les voies, si échec vérifier la volémie du patient (dans le cas des pressions d’entrée trop négatives), si échec envisager changement de cathéter.
CiCa et ….
-Alcalose métabolique: excès d’apports de citrate. Augmenter de 20% le débit dialysat sans modifier débit sang et mesurer le pH 4h après. Alternativement, diminuer le débit sang de 20% (moins d’apports puisque débit sang et Qcitrate asservis) et mesurer le pH 4h après.
-Acidose métabolique: accumulation de citrate non métabolisé (défaut hépatique). Diminuer de 20% le débit de dialysat sans modifer le débit sanguin. Controler pH 4h après. Alternativement, augmenter le débit sang de 20% (ce qui permet de plus dialyser les complexes CiCa et le Citrate non métabolisé)
